In einer Welt, in der Technologie allgegenwärtig ist, bleibt das Elektrokardiogramm (EKG) eines der unverzichtbaren Werkzeuge der Medizin. Diese nicht-invasive Methode liefert eine grafische Darstellung der elektrischen Potenziale, die von Elektroden auf der Haut der Patientin oder des Patienten erfasst werden. Sie ermöglicht die Messung verschiedener Herzparameter, von der Herzfrequenz bis zur Leitfähigkeit der Herzkammern.
Ruhe-EKGs und Langzeit-EKG-Überwachungen gehören zu den häufigsten Untersuchungen in der Kardiologie. Besonders die Langzeit-Ambulanz-EKG-Überwachung, besser bekannt als Holter-Monitoring, erhöht die Chance, Herzrhythmusstörungen zu erkennen, die für kardiovaskuläre Symptome verantwortlich sind, insbesondere wenn diese nur sporadisch auftreten. Mit den technologischen Fortschritten wächst auch unsere Fähigkeit, den Herzrhythmus immer präziser zu erfassen. Cardiomatics, eine führende KI-gestützte EKG-Interpretationssoftware, markiert einen bedeutenden Fortschritt in der kardialen Diagnostik. Sie bietet Ärzten schnelle und präzise Einblicke in die Herzgesundheit, indem sie Anomalien erkennt und umfassende Berichte bereitstellt. Durch die gezielte Interpretation dieser Berichte und die frühzeitige Erkennung von Abnormalitäten können medizinische Fachkräfte rechtzeitig intervenieren, um unerwünschte gesundheitliche Folgen zu verhindern.
Interpretation der Wellen und Erkennung von Anomalien:
Im Normalfall leitet das Herz den elektrischen Impuls über einen festgelegten Weg, der im Sinusknoten (SA-Knoten) beginnt – dem natürlichen Schrittmacher des Herzens, der sich in der Wand des rechten Vorhofs befindet. Der elektrische Impuls wandert weiter zum atrioventrikulären (AV) Knoten, dessen Aufgabe es ist, die Überleitung von den Vorhöfen zu den Ventrikeln ausreichend zu verlangsamen, um die Kontraktion der Vorhöfe zu ermöglichen. So können die Vorhöfe die Ventrikel optimal füllen, was das Schlagvolumen maximiert. Der Impuls fließt anschließend zum His-Bündel, das sich in den linken und rechten Kammerschenkel (LBB und RBB) aufteilt – der einzige physiologische Weg zwischen den Vorhöfen und den Ventrikeln. Die beiden Äste enden in den Purkinje-Fasern, einem Netzwerk von Zellen direkt unter dem Endokard, das die Myokardzellen stimuliert und den Zyklus der ventrikulären Depolarisation einleitet.
Jede Störung dieses elektrischen Flusses kann die Herzfunktion beeinträchtigen. Holter-Monitore sind in der Lage, solche potenziellen Störungen über längere Zeiträume hinweg zu messen und bieten so wertvolle Einblicke in die kardiale Gesundheit.
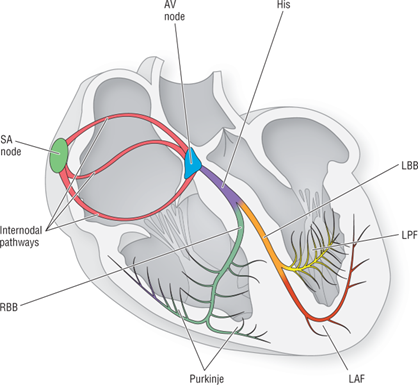
Das elektrische Leitungssystem [1]
In der schematischen Darstellung eines normalen Sinusrhythmus repräsentiert die P-Welle die atriale Depolarisation, der QRS-Komplex symbolisiert die ventrikuläre Depolarisation und die T-Welle zeigt die ventrikuläre Repolarisation an.
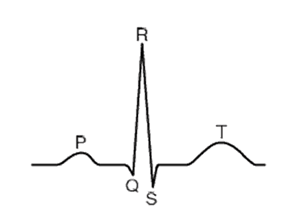
EKG-Wellenform
Cardiomatics bietet eine umfassende Analyse von Langzeit-EKGs, umfasst über 26 Herzfrequenzmuster und Arrhythmien, stündliche Belastungsstatistiken, Herzfrequenzvariabilität und mehr. Siehe unten den Katalog der EKG-Ereignisse von Cardiomatics.
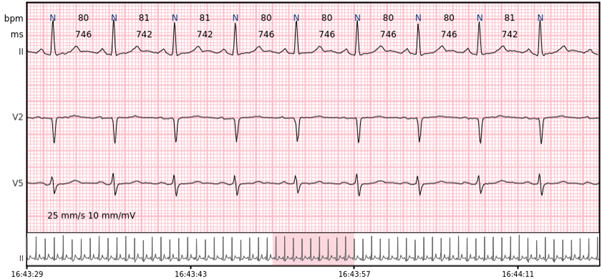
Sinusrhythmus – der normale Herzrhythmus ist der Sinusrhythmus, der vom physiologischen Schrittmacher, dem Sinusknoten, erzeugt wird.
Sinustachykardie – Sinusrhythmus über 100 bpm ist eine Sinustachykardie. Bei gesunden Personen tritt sie während körperlicher Betätigung oder starker Emotionen auf. Normalerweise nicht über 160 bpm.
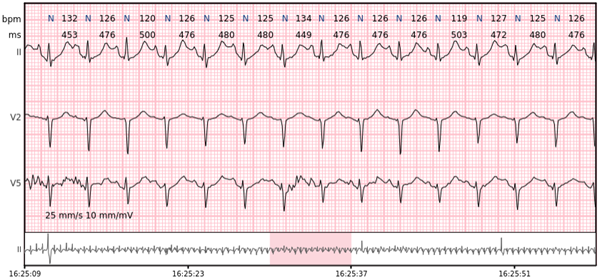
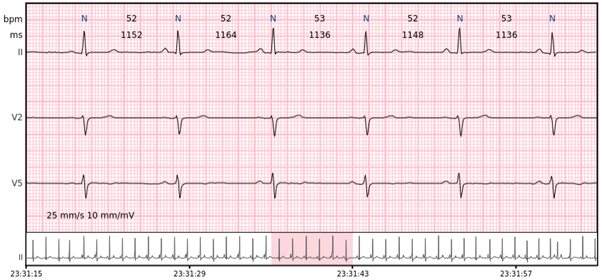
Sinusbradykardie – Sinusrhythmus unter 60 bpm ist eine Sinusbradykardie. Bei gesunden Personen tritt sie während des Schlafs auf, kann aber auch bei Athleten beobachtet werden. Normalerweise nicht langsamer als 40-45 bpm.
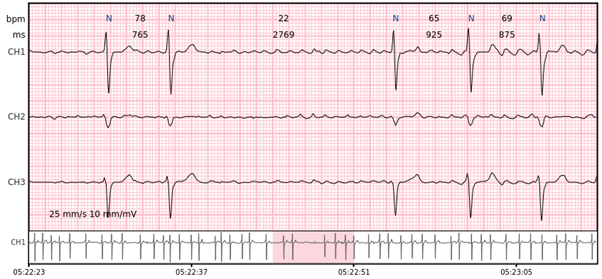
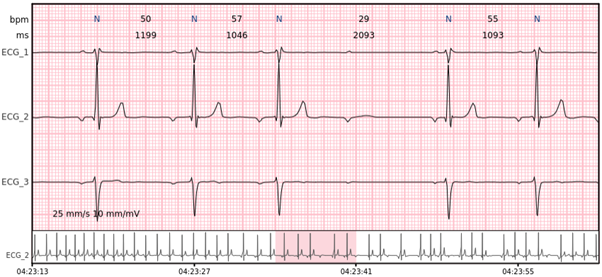
Pause – ein verlängertes R-R-Intervall, das die Unterbrechung der ventrikulären Depolarisation darstellt. Die minimale Pausendauer in Cardiomatics beträgt 2000 ms.
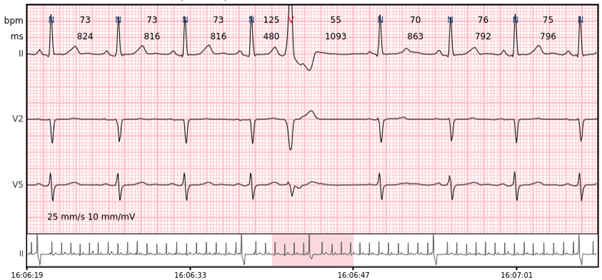
Ventrikuläre Schläge – Komplexe, die in den Ventrikeln entstehen. Gestörter Depolarisationsweg führt zu verlängerten (~ 120 ms) QRS-Komplexen mit unterschiedlicher Morphologie.
Ventrikuläres Couplets – zwei ventrikuläre Schläge in Folge.
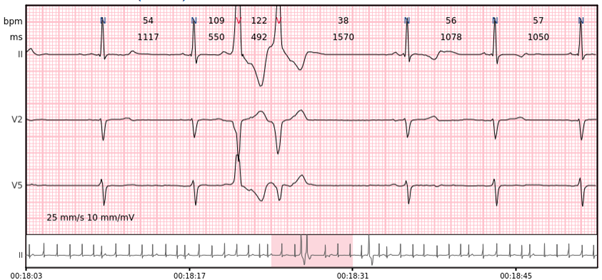
Ventrikuläre Bigeminie – jeder zweite Schlag ist ein ventrikulärer Schlag.
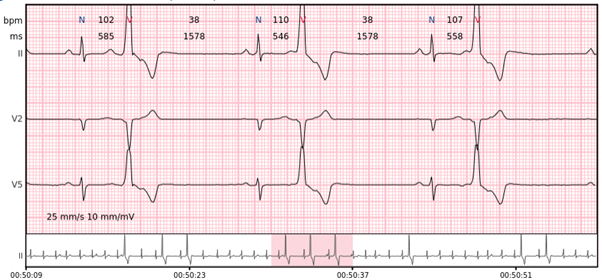
Ventrikuläre Trigeminie – jeder dritte Schlag ist ein ventrikulärer Schlag.
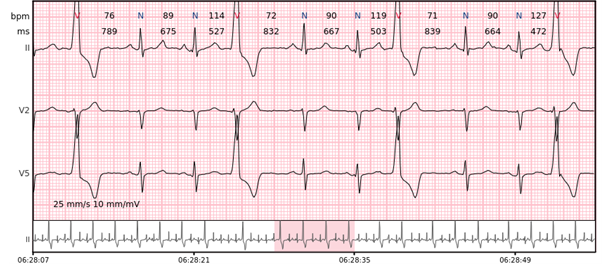
Ventrikuläre Salvo – 3-7 aufeinanderfolgende Komplexe ventrikulärer Schläge mit einer Rate von > 100 bpm.
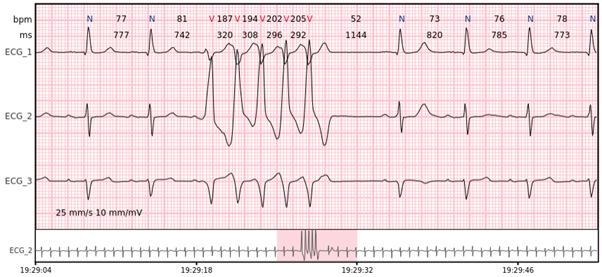
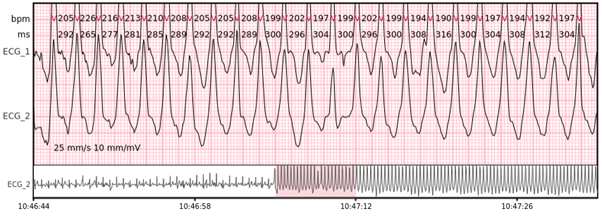
Ventrikuläre Tachykardie – mehr als 7 aufeinanderfolgende Komplexe, die in den Ventrikeln entstehen, mit einer Rate von > 100 bpm.
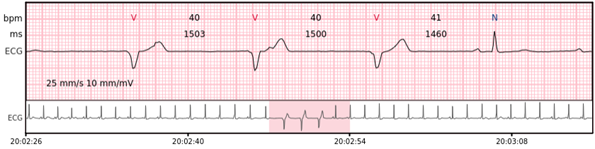
Idioventrikulärer Rhythmus – 3 oder mehr aufeinanderfolgende Komplexe, die in den Ventrikeln bei einer Rate von < 50 bpm entstehen.
Beschleunigter idioventrikulärer Rhythmus – 3 oder mehr aufeinanderfolgende Komplexe, die in den Ventrikeln bei einer Rate von 50 – 100 bpm entstehen.

Supraventrikuläre Schläge – vorzeitige Komplexe, die außerhalb der Ventrikel (oberhalb des His-Bündels) entstehen, meist gekennzeichnet durch die schmalen QRS-Komplexe (< 110 ms) und veränderte P-Welle.
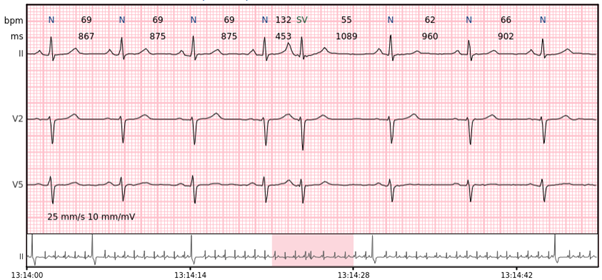
Supraventrikuläres Couplets – zwei supraventrikuläre Schläge in Folge.
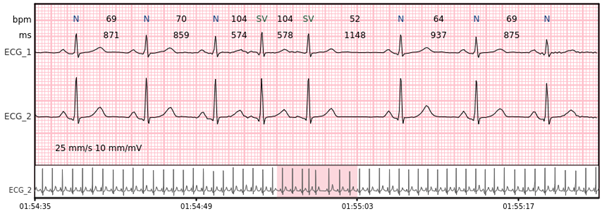
Supraventrikuläre Bigeminie – jeder zweite Schlag ist ein supraventrikulärer Schlag.
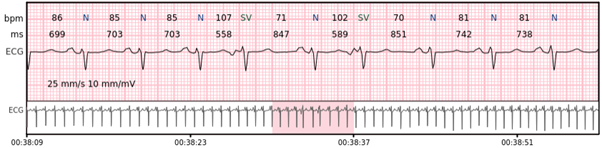
Supraventrikuläre Trigeminie – jeder dritte Schlag ist ein supraventrikulärer Schlag.
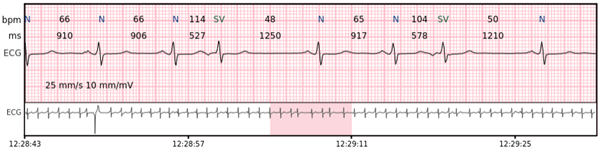
Supraventrikuläre Salvo – 3-7 aufeinanderfolgende Komplexe supraventrikulärer Schläge mit einer Rate von > 100 bpm.
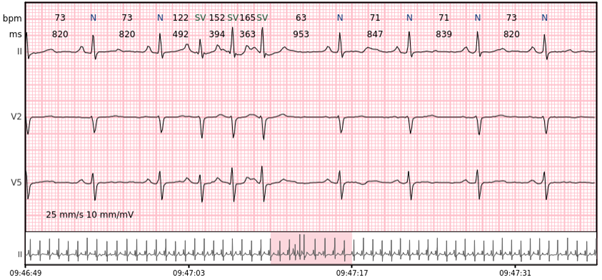
Supraventrikuläre Tachykardie – mehr als 7 aufeinanderfolgende Komplexe supraventrikulärer Schläge mit einer Rate von > 100 bpm.
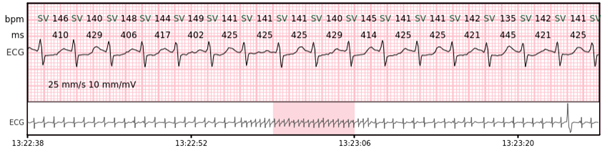
Supraventrikulärer Rhythmus (SVR) – mehr als 3 supraventrikuläre Schläge, die nicht die Kriterien für Vorhofflimmern erfüllen.
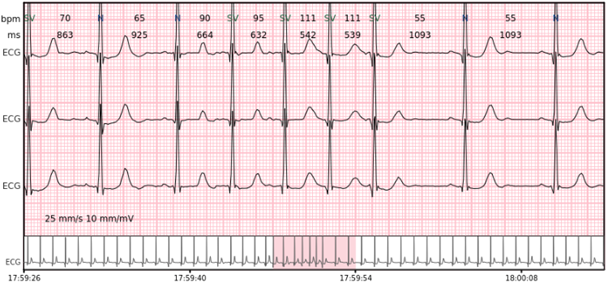
AFIB/AFL – Episoden von Vorhofflimmern oder Vorhofflattern.
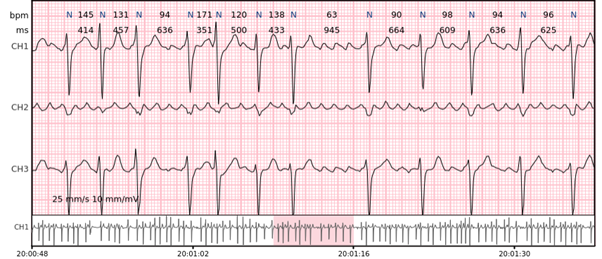
AV-Blöcke – 2. und 3. Grad atrioventrikuläre Blöcke.
Ein abnormales Elektrokardiogramm kann unterschiedliche Bedeutungen haben. Manchmal handelt es sich lediglich um eine normale Variation des Herzrhythmus, die weder das Wohlbefinden noch die Gesundheit beeinträchtigt. In anderen Fällen kann eine unregelmäßige Aufzeichnung jedoch auf einen medizinischen Notfall hinweisen, wie etwa einen Myokardinfarkt oder eine gefährliche Arrhythmie. Schnelle und präzise EKG-Analysen, wie sie mit Cardiomatics möglich sind, sind daher entscheidend, um rechtzeitig fundierte medizinische Entscheidungen zu treffen.
In einer Zeit, in der wir von Daten überflutet werden, sind Werkzeuge von besonderer Bedeutung, die helfen, relevante Informationen effizient zu identifizieren und den Analyseprozess zu beschleunigen. Traditionell erforderte die Interpretation von EKG-Aufzeichnungen eine manuelle Überprüfung durch medizinisches Fachpersonal. KI-basierte Algorithmen wie die von Cardiomatics können jedoch große Mengen an EKG-Daten schnell und zuverlässig verarbeiten, sodass mehr Aufzeichnungen in kürzerer Zeit analysiert werden können. Diese automatisierte Analyse stellt zudem Konsistenz und Standardisierung sicher, da dieselben Kriterien auf jedes EKG angewendet werden, wodurch die Variabilität zwischen verschiedenen Fachkräften minimiert wird.
Insgesamt beschleunigt der Einsatz von KI die EKG-Analyse, indem der manuelle Aufwand reduziert, die Effizienz gesteigert und die rechtzeitige Erkennung kardialer Anomalien ermöglicht wird. Dies führt letztlich zu einer verbesserten Patientenversorgung und besseren Behandlungsergebnissen.
Mit Cardiomatics entschlüsseln wir die Geheimnisse des Herzrhythmus und bewegen uns auf eine Zukunft zu, in der die Herzversorgung personalisiert, proaktiv und präzise ist.
[1] Arrhythmia Recognition: The Art of Interpretation, T.Garcia, D.Garcia.

